Programa criado por Bolsonaro para tentar substituir o Mais Médicos vive crise: grande número dos bolsistas nem mesmo conseguirá concluir formação de 2 anos. Questionável agência que o gere dá respostas evasivas aos participantes sobre o futuro
por Guilherme Arruda, em Outra Saúde
Muito por conta do papel proeminente dos profissionais cubanos na primeira versão do programa, o Mais Médicos foi uma das primeiras vítimas da gestão de Jair Bolsonaro. Ainda no primeiro semestre de sua presidência, a iniciativa criada em 2013 foi bastante desidratada e foi anunciada sua gradual substituição por um novo programa: o Médicos pelo Brasil, desenhado pelo então ministro da Saúde Luiz Henrique Mandetta.
Sua implementação foi marcada por atrasos e opções questionadas por especialistas. O programa foi anunciado em 2019, mas só fez sua primeira chamada três anos depois, em 2022. Além disso, o Governo Federal criou uma pessoa jurídica de direito privado – primeiro nomeada Adaps, depois transformada em AgSUS – para administrar suas atividades, atraindo críticas à “privatização” da atenção básica e aos escândalos nessa entidade. Quando o Médicos pelo Brasil finalmente foi implementado, pouco menos de 5 mil dos postos oferecidos foram preenchidos, ficando vagos outros milhares.
Agora, cinco anos depois de sua criação e dois anos depois de seu primeiro chamamento de profissionais, o Médicos pelo Brasil vive um impasse. Participantes do programa ouvidos por Outra Saúde contam que o edital da prova em que foram aprovados em 2022 previa que, após os dois anos iniciais de formação, os bolsistas poderiam fazer uma nova seleção para serem contratados pela Adaps/AgSUS com carteira assinada e direitos trabalhistas – possibilidade que não existe no Mais Médicos, e é apresentada, mesmo que com controvérsias, como uma “vantagem” do Médicos pelo Brasil.
Porém, dados internos da AgSUS vistos por este boletim indicam que há um grande número de bolsistas que nem mesmo poderia pleitear essa contratação. As estatísticas, que apresentamos a seguir, revelam que uma parcela alta dos participantes da especialização em Medicina de Família e Comunidade não chegou nem perto de realizar as atividades exigidas para completar o programa, como as tutorias, tarefas e o TCC. Ainda que haja algum nível de responsabilidade individual dos que estão nessa situação, tanto bolsistas quanto tutores que entrevistamos apontaram desorganizações do programa – em especial nas tutorias – que contribuíram para esse cenário.
Além disso, faltando muito pouco para que, em outubro, os participantes que entraram na primeira chamada do programa deixem de receber suas bolsas, não há nenhuma perspectiva de que a seleção prometida ocorra. Constantemente questionada pelos médicos, como observou Outra Saúde em mensagens de grupos internos do programa, a AgSUS responde com pronunciamentos genéricos – e não é impossível, dizem os bolsistas, imaginar que o fim do Médicos pelo Brasil esteja no horizonte, devido à sua duplicidade com o novo Mais Médicos, considerado um êxito pelo governo Lula.
Especialistas questionam programa desde sua criação
Alguns elementos da estrutura do programa são idênticos ao do Mais Médicos. Seus quadros são compostos por bolsistas, que durante 2 anos realizam uma formação inicial que os prepara para seguir atuando na atenção básica com o título de especialistas em Medicina de Família e Comunidade, e tutores, que supervisionam sua trajetória de estudos. Ambas as categorias cumprem uma carga expressiva de horas semanais atendendo no Sistema Único de Saúde (SUS) e são selecionadas por meio de provas – sendo os primeiros remunerados com bolsas e os últimos, contratados na modalidade CLT.
Porém, desde seu início, outros aspectos do Médicos pelo Brasil e a Adaps/AgSUS, agência criada para geri-lo, foram alvos de críticas duras dos mais proeminentes estudiosos da atenção básica e da Medicina da Família e Comunidade. Muitas delas foram veiculadas neste boletim.
Antes mesmo do primeiro edital, a pesquisadora da Escola Nacional de Saúde Pública da Fiocruz (ENSP/Fiocruz) e especialista em Atenção Primária em Saúde (APS), Lígia Giovanella, alertou em texto publicado em Outra Saúde que “modalidades de gestão como a da Adaps ocorrem sem garantias, com frouxo controle público e baixa capacidade de controle institucional e social”.
De fato, uma reportagem de 2023 da Piauí viria escancarar uma série de irregularidades na Adaps/AgSUS. A revista revelou favorecimento de amigos e parentes dos diretores indicados pelo governo Bolsonaro, servidores cedidos pelo Ministério da Saúde recebendo salário duplo e um cenário de assédio moral generalizado. Precisamente por trabalharem em um ente de direito privado e não serem servidores concursados, os contratados da Adaps/AgSUS estavam suscetíveis à demissão no caso de desalinhamento político com a gestão.
No período das denúncias, o presidente do Conselho Deliberativo da Adaps era o secretário de Atenção Primária em Saúde do governo Bolsonaro, Raphael Câmara Parente, conhecido militante antiaborto, relator da recente resolução ilegal do CFM contra o aborto legal e recém-reeleito conselheiro da entidade.
Além disso, Giovanella também apontava em diversas previsões contidas no ato governamental que criou o Médicos pelo Brasil um “caminho para a privatização da APS, que tem sido considerada a parte mais estatal da rede de serviços do SUS, com uma enorme vocação não-mercantil”.
No mesmo sentido, o sanitarista Heleno Corrêa Filho afirmou em entrevista a este boletim que a Adaps foi criada como “uma brecha para que o pessoal a favor do Estado mínimo pudesse penetrar” na Saúde, mesmo com a entidade apresentando inconsistências jurídicas: “Se foi criada por lei, não poderia ser regulamentada por decreto. Se foi regulamentada por decreto, não poderia existir”, ele explica. O médico argumenta que o “modelo de criação de agências para substituir o Estado” é, em algum nível, um caminho para a privatização da saúde pública.
De forma relacionada, a própria contratação via CLT, apresentada pelo governo Bolsonaro e vista pelos bolsistas como um importante atrativo, é controversa. De acordo com o antigo titular da SAPS, a remuneração é 25% maior que a do antigo programa criado por Dilma, o que estimularia (e, efetivamente, parece ter conseguido) os profissionais. Contudo, sua ampliação concorreria para a redução dos servidores de carreira que atendem o SUS – o que, para Heleno, também impulsiona a precarização dos serviços de saúde.
Bolsistas e tutores revelam problemas
Além dos problemas estruturais e de conceito apontados pelos pesquisadores, os próprios participantes do programa relatam dificuldades de cunho prático. Apesar da necessidade de realizarem um grande número de tutorias presenciais e remotas para receberem o título ao fim da formação, nem todos os bolsistas foram ligados a um tutor de imediato, outros tutores foram sobrecarregados com um grande número de bolsistas a supervisionar, e a Adaps/AgSUS nem sempre esteve à altura de responder aos imprevistos.
“Alguns bolsistas da primeira leva ficaram muito tempo sem as tutorias. Em teoria, elas deveriam ser a cada três meses. Mas antes do programa, falaram que nós tutores teríamos sete bolsistas, e depois aumentou para dez. Isso exigia mais trabalho, mais tempo, toda uma logística. Então isso acabou atrasando”, conta o tutor que participa do programa em um estado do Nordeste. Assim como os demais entrevistados, ele preferiu se manter anônimo.
Um dos bolsistas corrobora o relato. “No meu caso, eu fiquei quase um ano sem tutoria. Foi dor de cabeça no começo, mandei muitos e-mails e só depois obtive resposta. Meu tutor trocou mais de uma vez. Um dos tutores por quem passei estava em uma cidade a 600 km do município em que eu estava trabalhando, e isso dificultava muito as tutorias presenciais”, ele conta.
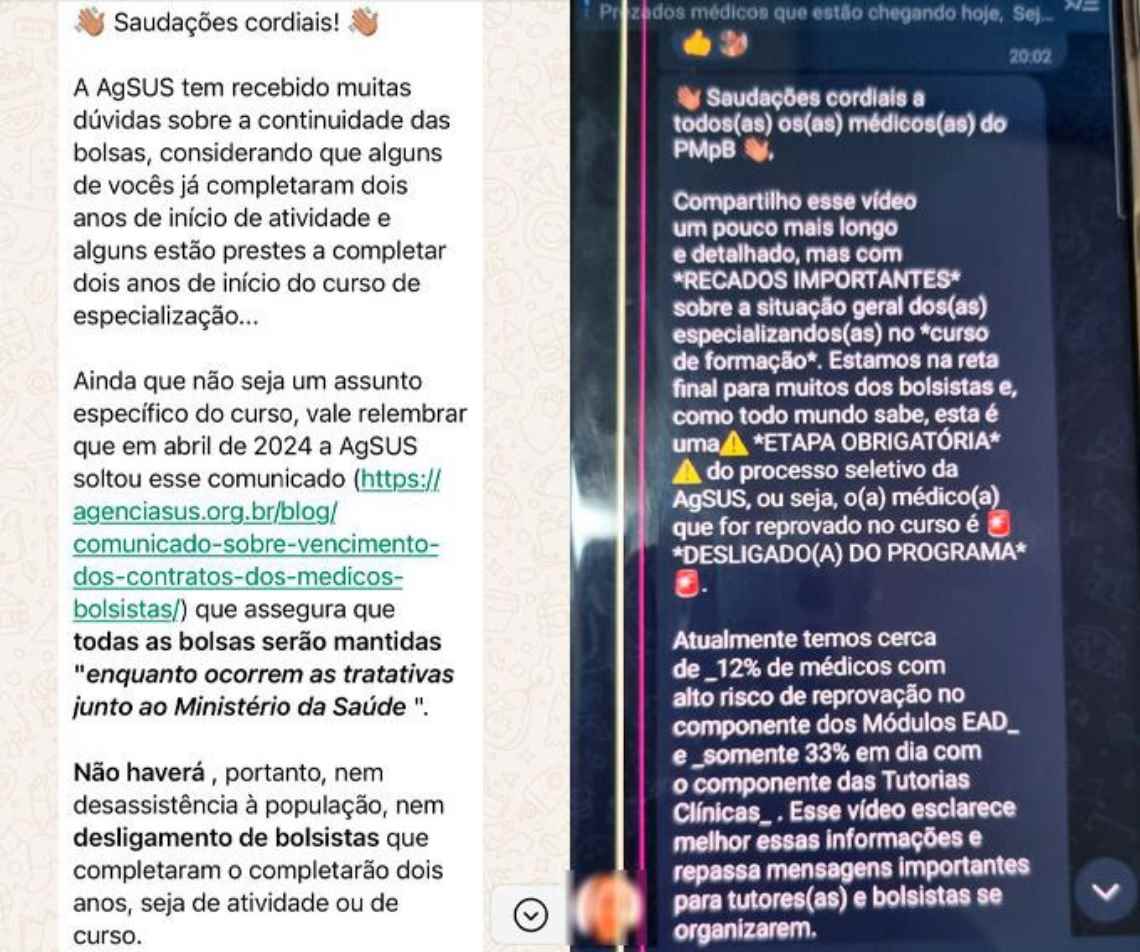
Dados compilados pela AgSUS vistos por Outra Saúde sugerem que esses entraves tiveram consequências na capacidade dos bolsistas de concluir o curso de formação do programa. As informações a seguir foram divulgadas pela própria agência, em um vídeo interno e não-listado.
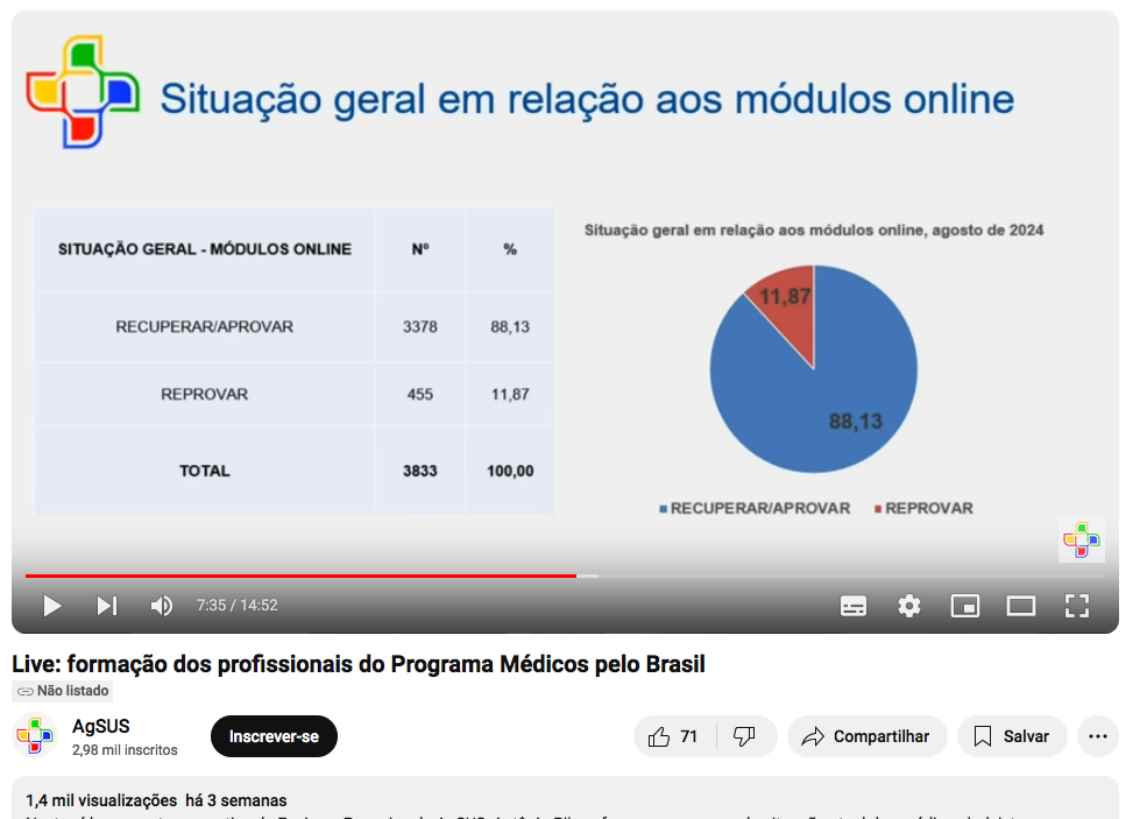
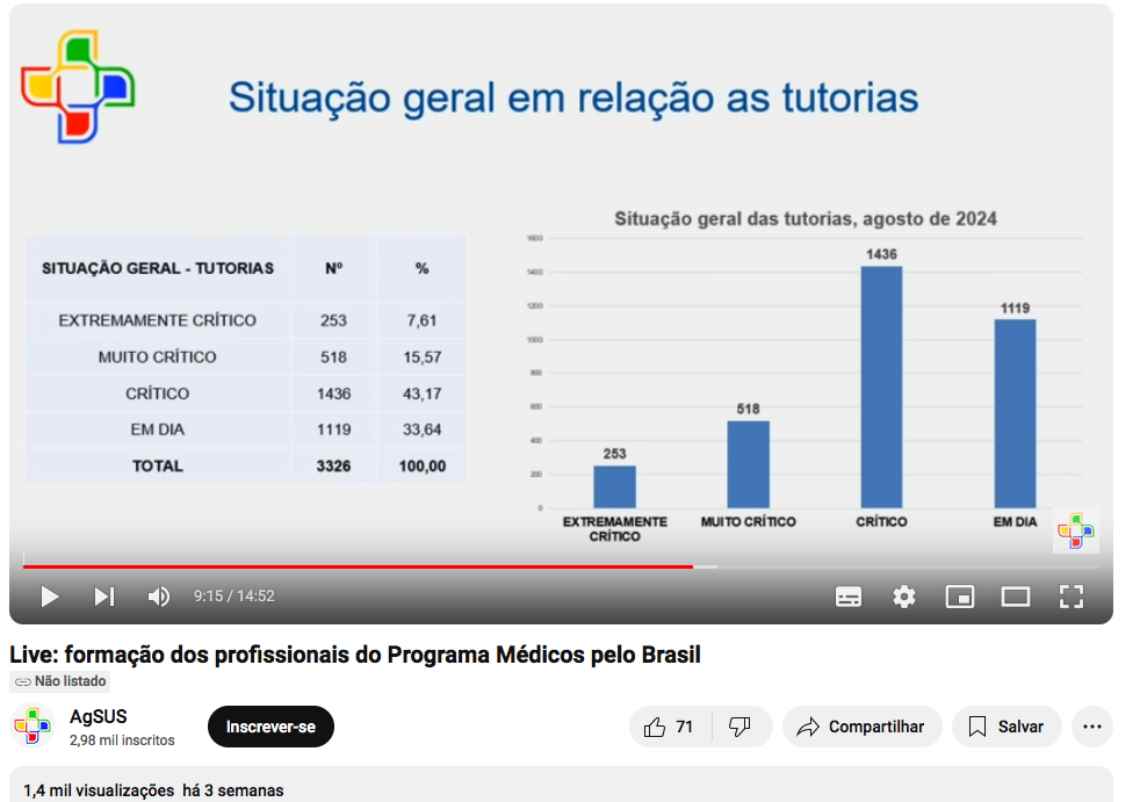
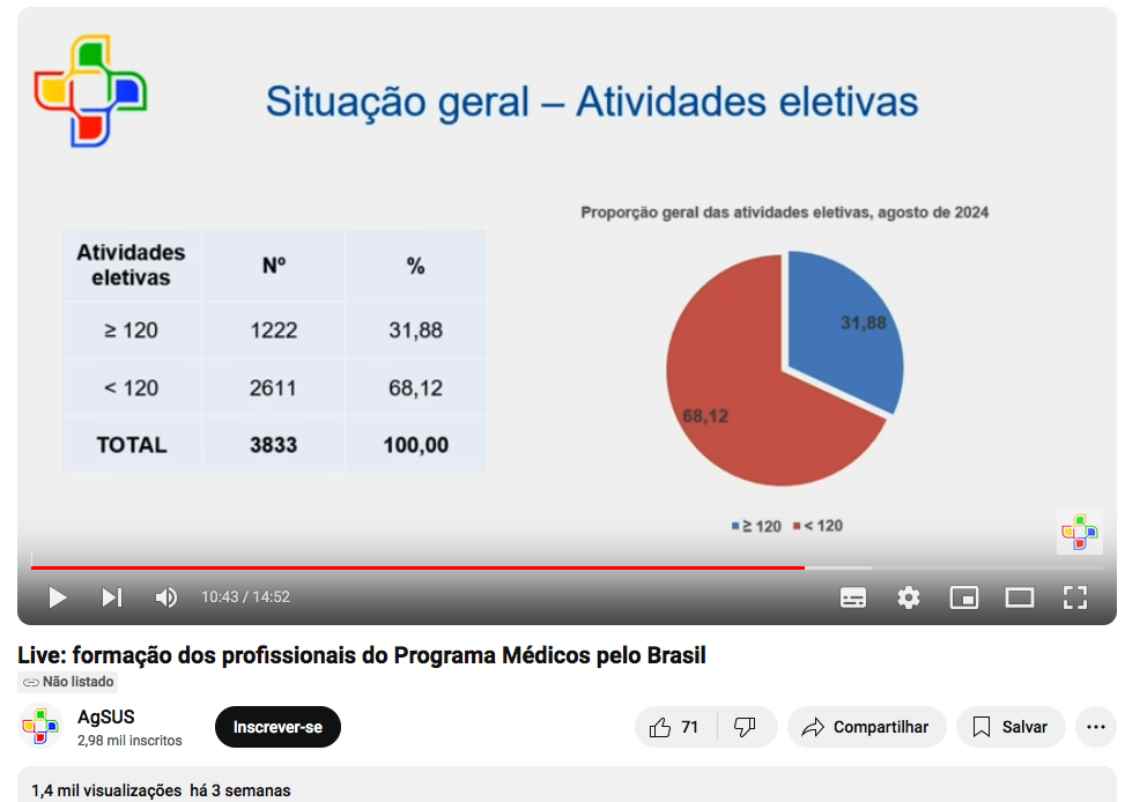
Como explicamos, os bolsistas poderiam receber o título de especialistas em Medicina de Família e Comunidade caso cumprissem com uma série de tarefas ao longo de 2 anos, divididos em atividades EaD, tutorias clínicas (presenciais e remotas) e atividades eletivas. Em nenhum dos três casos, uma maioria dos bolsistas está apta a se formar – e arrisca desligamento do programa sem conseguir o título. Veja as imagens do vídeo:
Em agosto de 2024, 12% dos participantes do programa já estavam reprovados, sem possibilidade de recuperação, por não realizarem os módulos online das atividadas EaD obrigatórias para a conclusão da formação.
Além disso, no mesmo mês, apenas 33% dos bolsistas com possibilidade de aprovação estavam em dia com as tutorias, com os dois terços restantes divididos em situações nomeadas de “crítica”, “muito crítica” ou “extremamente crítica” pela própria AgSUS.
Por fim, mais de 68% dos bolsistas não haviam cumprido com as 120 horas de atividades eletivas necessárias para concluir o processo.
Além disso, um bolsista relata que, devido a algum problema não esclarecido, o sistema da AgSUS por vezes parecia não computar as atividades efetivamente concluídas. “Eu recebi várias vezes mensagens no celular e e-mails me alertando que eu não teria entregue várias tarefas que eu havia feito. Depois que eu mandava comprovação da realização, eles me respondiam com um ‘joinha’ no WhatsApp, mas voltava a acontecer”, ele diz.
De acordo com tutores e bolsistas, a agência realiza plantões regulares para sanar dúvidas e oferecer orientações aos participantes do programa. Apesar disso, os dados da própria AgSUS parecem transparecer uma baixa eficácia das ações.
A necessidade de reforçar e melhorar a atenção básica
Não obstante as deficiências do Médicos pelo Brasil, o “clima” para sua criação e manutenção também se sustentou, em parte, pelas deficiências da primeira versão do Mais Médicos. A Outra Saúde, o sanitarista Heleno Corrêa Filho havia descrito como “buracos” do programa em sua fase inicial a “ausência de vínculos empregatícios com direitos previdenciários” para os profissionais e a e a “falta de bônus para promoções e incorporação ao SUS daqueles que desejassem ficar nos locais para onde foram enviados”.
De fato, estes são os elementos considerados benefícios do programa de Jair Bolsonaro pelos bolsistas e tutores. “Eu não conheço nenhuma prefeitura de interior que contrate os médicos com todos os direitos certinhos, FGTS, férias, décimo terceiro. E esse programa tem isso, né? O Médicos pelo Brasil tem inclusive um plano de carreira”, diz o tutor ouvido.
Dois dos bolsistas do Médicos pelo Brasil ouvidos pela reportagem passaram precisamente por essa situação: antes, haviam sido do Mais Médicos, e ao fim de sua bolsa, não puderam ficar nas cidades onde atendiam e haviam criado vínculos com a população, o que os desagradou.
“Quando teve o primeiro Mais Médicos, eu passei para uma cidade próxima de onde eu moro. Fiquei três anos lá, mas quando veio o Médicos pelo Brasil, eu também passei, e sinceramente, isso me trouxe uma esperança. Isso porque a atenção básica, antes, deixava um pouco a desejar na questão de evolução de carreira. No novo programa, a gente teve uma melhoria salarial e o repasse do Governo Federal nunca atrasou, algo muito diferente da situação das prefeituras. Além disso, eu pude ficar na minha própria cidade natal [um município de 10 mil habitantes nas serras de um estado do Nordeste]”, revela um dos bolsistas.
“Além dos direitos todos e das férias, tinha essa promessa de, depois dos dois anos de formação, pegar uma CLT e ter um plano de carreira. Associado a isso, eu tinha a perspectiva de trabalhar perto da minha família. Além disso, o curso foi muito bom, trouxe muitas capacitações sobre diversos temas e doenças, estimulou a gente a seguir estudando e se especializar mesmo na Medicina de Família e Comunidade”, avalia outro.
Assim como no Mais Médicos, os profissionais em formação estavam ligados a universidades públicas parceiras do programa. No caso do Médicos pelo Brasil, a especialização em MFC foi operacionalizada pela UNA-SUS (Universidade Aberta do Sistema Único de Saúde, uma plataforma pública) junto de instituições como Fiocruz Mato Grosso do Sul e UFMA.
Por fim, outro elemento elogiado é o estímulo à aproximação com a Medicina de Família e Comunidade, especialidade que sofreu cronicamente com baixa procura no Brasil. “Existe essa falsidade de que não é desafiador, mas é muito gratificante poder acompanhar o pré-natal de uma mãe, fazer a puericultura com a criança e depois atender o adolescente. Eu acredito muito nesse modelo”, complementa um bolsista.
Ao recriar o Mais Médicos em 2023, com o nome Mais Médicos para o Brasil, o governo Lula buscou responder a algumas das críticas. “Queremos melhorar a fixação de médicos brasileiros no serviço. Os participantes relatam três grandes motivos a atrapalhar sua continuidade no programa: busca por melhor formação, demandas familiares e oportunidades profissionais. Por isso precisamos focar nisso e vamos oferecer prova de título para quem permanecer 4 anos em áreas vulneráveis”, disse a ministra da Saúde, Nísia Trindade, na cerimônia de relançamento do programa.
Como noticiou Outra Saúde à época (a tabela completa pode ser vista nesta matéria), houve uma série de mudanças, a maioria atendendo a reivindicações da Sociedade Brasileira de Medicina de Família e Comunidade (SBMFC).
Entre as novidades, houve a criação de um incentivo financeiro para os médicos que permanecerem mais de 36 meses em município de grande vulnerabilidade e baixa assistência, a introdução de licenças maternidade e paternidade, a ampliação da oferta de oportunidades de formação – como especializações, mestrados e aperfeiçoamentos – e a extensão da duração da bolsa de 3 para 4 anos, podendo ser prorrogada por igual período. Com 4 anos garantidos de atuação na área, os bolsistas do Mais Médicos passaram também a estar aptos a prestar a prova de título da SBMFC e se tornarem especialistas, por um caminho levemente diferente do que existe no Médicos pelo Brasil.
Um “atrativo” do programa de Bolsonaro para as regiões desassistidas, porém, não foi junto: a possibilidade de contratação CLT oferecida pela Adaps/AgSUS. Seguindo os princípios de descentralização do SUS, a atenção básica é responsabilidade prioritária dos municípios. Além de arriscar a redução do número de servidores concursados atendendo no SUS, o Governo Federal poderia entrar em contradição com diretrizes centrais da Reforma Sanitária caso abraçasse a ideia.
O Médicos pelo Brasil tem futuro?
No contexto do impasse entre os problemas do programa e a importância da presença desses quase 5 mil profissionais para a atenção básica em regiões desassistidas do país, a data cada vez mais próxima do fim das bolsas deixa apreensivos os participantes do Médicos pelo Brasil. O programa continuará existindo? Ou será descontinuado pelo Ministério? A seleção prometida no edital para a contratação dos ex-bolsistas que queiram seguir atuando na atenção primária realmente acontecerá? Eles serão direcionados para o Mais Médicos?
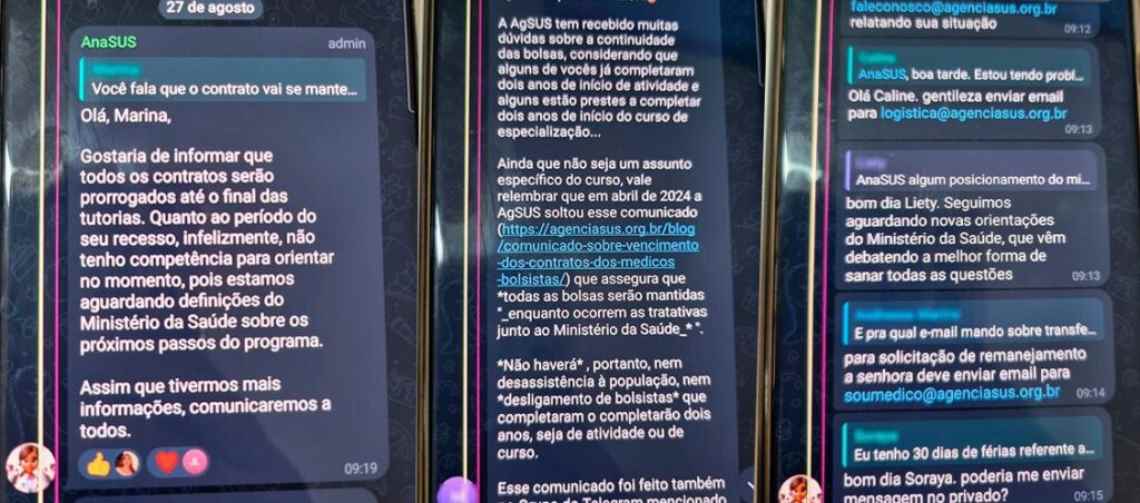
Em junho, a AgSUS postou um comunicado em seu site que diz: “A AgSUS assegura que não haverá interrupção no pagamento das bolsas para os médicos participantes do programa, bem como a assistência à saúde da população será mantida enquanto ocorrem as tratativas junto ao Ministério da Saúde”. Porém, nesta semana, o pronunciamento foi deletado sem maiores explicações. Ele ainda pode ser lido na íntegra aqui, por meio da ferramenta WebArchive.
Nos grupos de WhatsApp e Telegram mantidos pela AgSUS, a que Outra Saúde teve acesso, crescem diariamente as perguntas dos participantes do programa sobre seu futuro – respondidas de forma meramente protocolar. “Estamos em tratativas com o MS e atualizaremos quando houver alguma novidade”, diz repetidas vezes há semanas uma conta oficial da agência. Apesar das afirmações de que as bolsas serão mantidas e de que não haverá desassistência, a exclusão do pronunciamento abre espaço para dúvidas.
Enquanto aguardam, alguns dos bolsistas especulam sobre o que gostariam que acontecesse. “No melhor dos mundos, acho que o que nós que fizemos a especialização em Medicina de Família e Comunidade nos últimos 2 anos iríamos querer é que o edital fosse seguido e a seleção para contratações acontecesse”, confidencia um entrevistado.
Apesar disso, “a percepção compartilhada pela maioria dos bolsistas é que o programa vai acabar”, diz um deles. Muitos reconhecem que há uma certa duplicidade – apesar de diferenças como a da forma de contratação – com o novo Mais Médicos, recriado pelo governo Lula em 2023, e que isso “pesa contra” o programa criado por Bolsonaro. O que mais os incomoda é que “a gente não tem nenhuma informação sobre isso, e isso deixa toda uma ansiedade”, lamenta outro.
Na visão do Ministério da Saúde, o novo Mais Médicos tem sido um sucesso. Mais de 18 mil vagas foram preenchidas desde o ano passado, quase 4 vezes o contingente do Médicos pelo Brasil. Além disso, como visto, alguns dos erros da primeira versão do programa foram corrigidos. Esses elementos podem corroborar a impressão dos bolsistas do programa “concorrente” de que suas atividades estão em risco.
Apesar disso, causa espanto – até mesmo pelo ângulo de um cálculo pragmático de relações públicas – imaginar que o Governo Federal possa deixar os quase 5 mil participantes do Médicos pelo Brasil sem uma alternativa clara para seguir na atenção básica do SUS. Porque abrir brecha para ganhar a antipatia de tantos profissionais?
A reportagem pediu ao Ministério da Saúde um posicionamento sobre seus planos para o Médicos pelo Brasil, mas não obteve resposta. O espaço segue aberto para qualquer pronunciamento da pasta.
–
Médico da atenção básica atende homem em sua casa. Foto: Brasil de Fato