No Brasil, o enfrentamento da pandemia é agravado pela impossibilidade de agir rapidamente para solucionar problemas ou planejar novas ações pelo fato de “termos dados dispersos, secretarias pouco informatizadas e capazes de processar informações”, diz a economista
Por: Patricia Fachin, em IHU On-Line
A pandemia de Covid-19 está gerando um “choque muito adverso na economia e uma sobrecarga sobre os sistemas de saúde” em todos os países do mundo que foram atingidos pelo vírus, mas apesar das adversidades enfrentadas, a crise também “desperta para problemas e desafios novos”, ressalta a economista Beatriz Rache à IHU On-Line. “Esta está nos mostrando que bem-estar não é só economia ou só saúde, mas que necessita de esforços integrados: proteger vidas e pequenos negócios, equipar o sistema de saúde e garantir condições básicas de vida àqueles em situação de maior vulnerabilidade”, afirma.
Na entrevista a seguir, concedida por e-mail, a pesquisadora do Instituto de Estudos para Políticas de Saúde – IEPS analisa a pandemia à luz da realidade brasileira do ponto de vista econômico e da saúde. Economicamente, menciona, a situação é grave porque “temos 19,2 milhões de trabalhadores informais e 66 milhões de pessoas em domicílios com renda per capita até meio salário mínimo”.
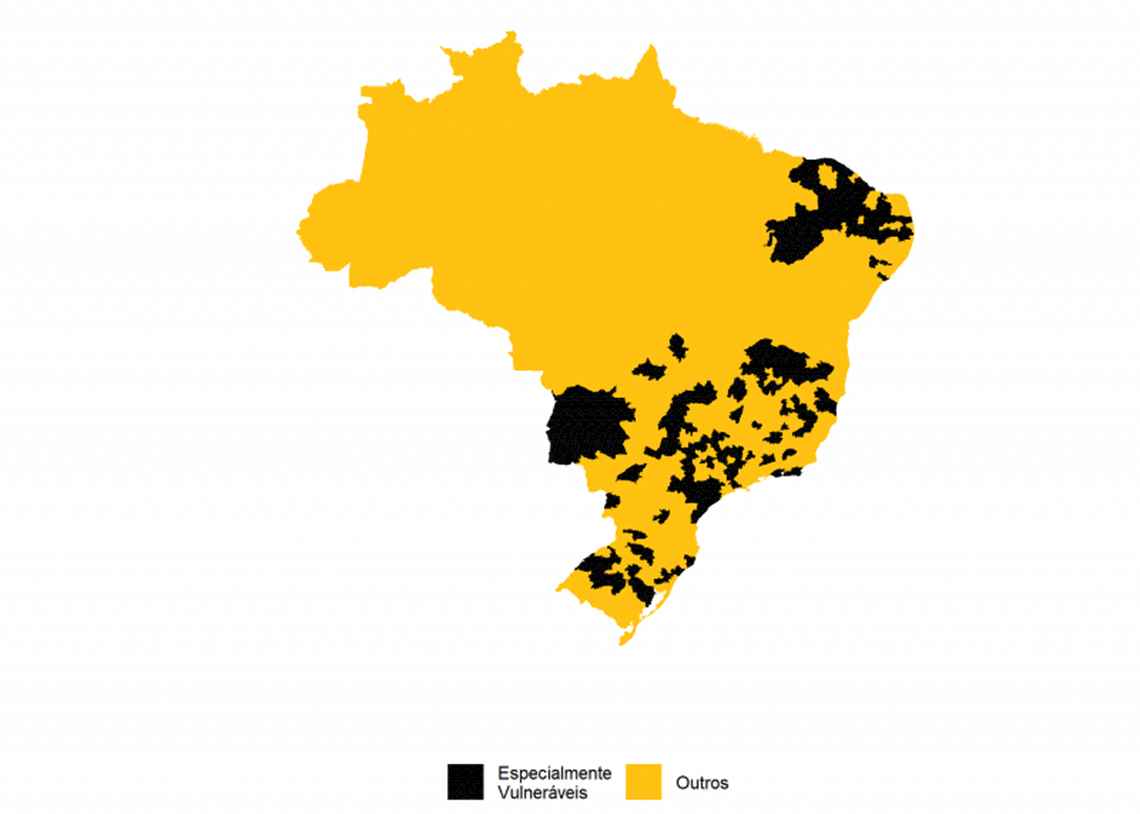
Na área da saúde, salienta, vários municípios do país têm números abaixo do desejado de leitos de Unidades de Tratamento Intensivo – UTI para atender a população. Segundo ela, as regiões mais vulneráveis para enfrentar a pandemia são “aquelas que apresentam a combinação de dois fatores: leitos de UTI por 100 mil usuários no SUS abaixo do mínimo recomendado, e taxa de mortalidade por doenças similares à Covid-19 acima da mediana nacional em 2018”. Estas regiões de saúde, informa, “estão concentradas principalmente no Sudeste, onde 40,4% da população dependente do SUS reside em regiões que chamamos de mais vulneráveis, seguido pelo Nordeste (21,8%) e Sul (19,0%)”.
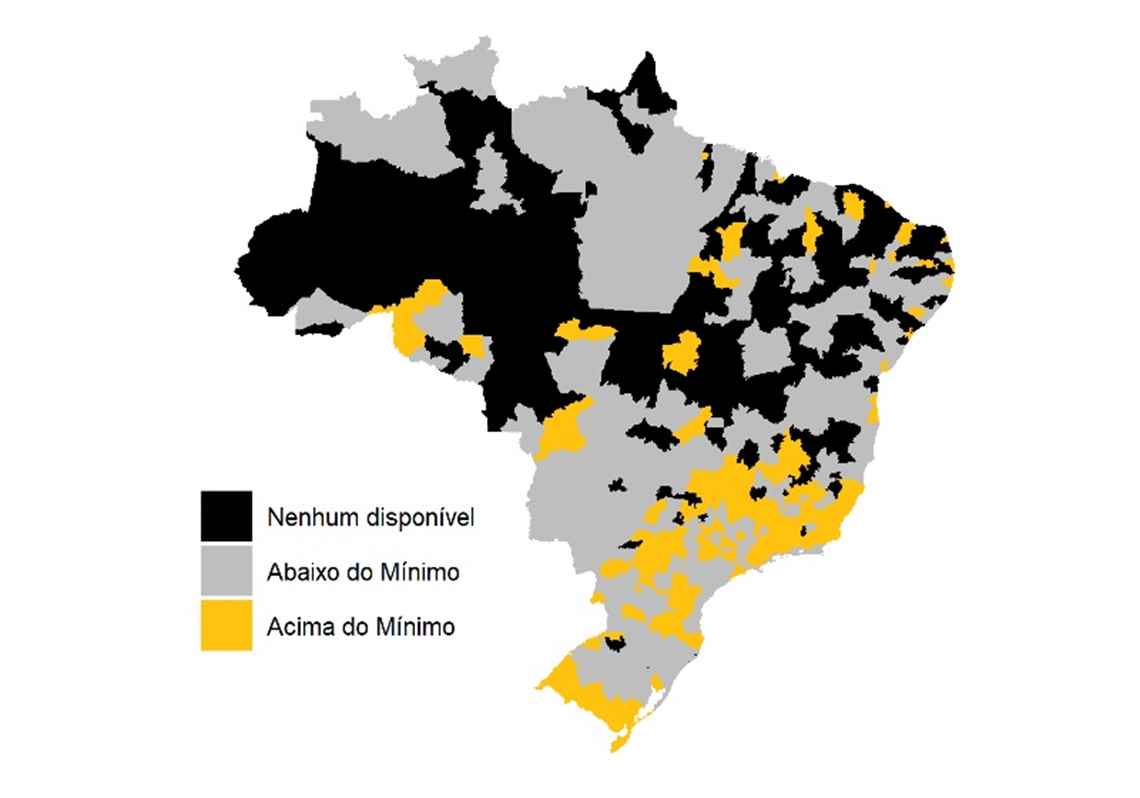
Ela informa ainda que “72% das regiões de saúde têm menos de dez leitos de UTI por 100 mil habitantes exclusivamente dependentes do SUS, um número postulado como mínimo desejável em portarias passadas do Ministério da Saúde e, internacionalmente, pela Organização Mundial da Saúde – OMS. 33% das regiões não possuem leito algum”.
Beatriz Rache é graduada em Economia pela Pontifícia Universidade Católica do Rio de Janeiro – PUC-Rio e mestra em Economia pela Columbia University, em Nova York. Atualmente é pesquisadora do Instituto de Estudos para Políticas de Saúde – IEPS.
Confira a entrevista.
IHU On-Line – Quais são as peculiaridades socioeconômicas do Brasil no tratamento da pandemia de Covid-19 em comparação com outros países?
Beatriz Rache – Temos algumas vulnerabilidades: do ponto de vista econômico, temos 19,2 milhões de trabalhadores informais, segundo dados da Pesquisa Nacional por Amostra de Domicílio – Pnad, e 66 milhões de pessoas em domicílios com renda per capita de até meio salário mínimo. Quanto à capacidade de enfrentamento, apesar de termos um sistema capilarizado, o Sistema Único de Saúde – SUS, documentamos que muitas regiões de saúde têm números abaixo do desejado de leitos de Unidade de Tratamento Intensivo – UTI pela população atendida no SUS.
IHU On-Line – Qual tende a ser o impacto da pandemia de Covid-19 na economia e no sistema de saúde brasileiros?
Beatriz Rache – Mundo afora, o que estamos vendo é um choque muito adverso na economia e uma sobrecarga sobre os sistemas de saúde. No Brasil, a situação é um pouco mais sensível, dada a vulnerabilidade econômica de grande parte da população. Nossa infraestrutura de saúde já opera com quantidades de leitos de UTI abaixo de mínimos recomendados para anos típicos, e vai ser sobrecarregada com a pressão de casos críticos de pacientes com Covid-19.
Estas circunstâncias extraordinárias requerem políticas extremas: de um lado, que atrasem e diminuam a disseminação da doença o máximo possível, como as recomendações de distanciamento social que estamos vendo, e de outro, que garantam condições econômicas mínimas para esta população vulnerável, que mais sofrerá com as medidas de distanciamento.
IHU On-Line – A nota intitulada “Como conter a curva no Brasil? Onde a epidemiologia e a economia se encontram”, publicada pelo Instituto de Estudos para Políticas de Saúde, reconhece a efetividade das restrições de mobilidade para conter o avanço da epidemia de Covid-19 no Brasil, de um lado e, de outro, aponta que as circunstâncias brasileiras tornam essas medidas problemáticas do ponto de vista socioeconômico se adotadas por um tempo prolongado. Dada a conjunção desses dois fatores, que medidas práticas deveriam ser tomadas a fim de atingirmos o objetivo de conter o avanço da pandemia e o aumento da pobreza?
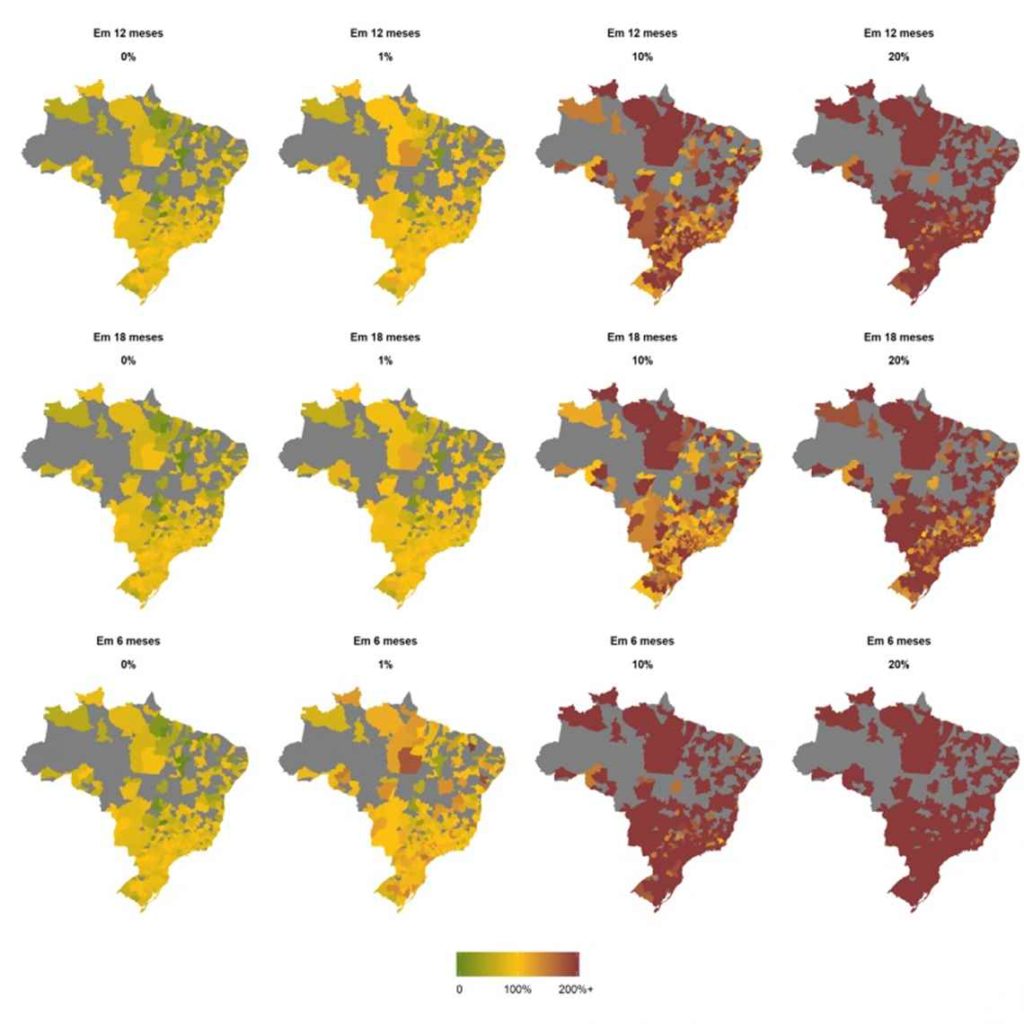
Beatriz Rache – Na parte da saúde, devemos continuar no caminho atual, de desacelerar o contágio por meio de medidas de distanciamento social. Isto permite que a infraestrutura atual instalada de saúde dê mais conta dos casos críticos de Covid-19. Nossos cálculos indicam um alívio sobre as UTIs significativo quando “espalhamos” essas necessidades de internações ao longo de 12 meses, em comparação a seis meses, que é o princípio tão difundido de achatar a curva. Mesmo assim, as taxas de ocupação projetadas em cenários de 20% da população infectada sugerem que mais da metade das regiões de saúde teriam de pelo menos dobrar o número de leitos de UTI para atender todas as hospitalizações.
Na parte da economia, vimos algumas medidas anunciadas na direção certa, de alcançar esta população mais vulnerável, como a proposta de uma renda básica emergencial de R$ 600 ao mês por três meses e linhas de crédito para pequenos negócios, porém há uma demora preocupante na implementação.
IHU On-Line – Quais regiões brasileiras são mais vulneráveis e terão mais dificuldades para enfrentar a pandemia de Covid-19 tanto do ponto de vista sanitário, quanto econômico?
Beatriz Rache – Identificamos algumas regiões especialmente vulneráveis como aquelas que apresentam a combinação de dois fatores: leitos de UTI por 100 mil usuários no SUS abaixo do mínimo recomendado, e taxa de mortalidade por doenças similares à Covid-19 acima da mediana nacional em 2018. Estas regiões de saúde estão concentradas principalmente no Sudeste, onde 40,4% da população dependente do SUS reside em regiões que chamamos de mais vulneráveis, seguido pelo Nordeste (21,8%) e Sul (19,0%).

IHU On-Line – Na nota “Necessidades de infraestrutura do SUS em preparo à Covid-19: Leitos de UTI, respiradores e ocupação hospitalar”, é apresentada uma estimativa sobre as necessidades do país em relação a essas questões. Pode nos dar um panorama sobre quais são as necessidades do Brasil em termos de leitos, respiradores e ocupações hospitalares no SUS e qual é a realidade do sistema de saúde nesse quesito?
Beatriz Rache – A realidade é que, segundo dados do Cadastro Nacional de Estabelecimentos de Saúde – CNES, 72% das regiões de saúde têm menos de dez leitos de UTI por 100 mil habitantes exclusivamente dependentes do SUS, um número postulado como mínimo desejável em portarias passadas do Ministério da Saúde e, internacionalmente, pela OMS. 33% das regiões não possuem leito algum. Partindo de um número tão baixo de leitos disponíveis, mesmo cenários otimistas de disseminação da doença já seriam suficientes para lotar as UTIs de muitas regiões. Em uma das análises que fizemos, calculamos a proporção da população que precisaria contrair a doença ao longo de um ano para levar as taxas de ocupação das UTIs a 100%, contando com outras hospitalizações que já ocorreriam em um ano típico. Em mais da metade das regiões, menos de 10% da população precisaria contrair a doença para que isso acontecesse.
IHU On-Line – Até o momento, a maioria dos casos de Covid-19 está concentrada em capitais ou grandes cidades brasileiras. As cidades do interior do Brasil têm um sistema de saúde capaz de atender a uma possível demanda gerada pela pandemia?
Beatriz Rache – Nossos cálculos são ao nível da região de saúde, que variam de duas até mais de 40 por estado, dependendo da população e dimensão. Se compararmos as regiões das capitais com as demais, é verdade que as capitais estão melhor equipadas na maioria dos estados, mas este desequilíbrio entre região da capital e interior varia muito por estado. Acreditamos que uma boa gestão ao nível regional consiga compensar estas diferenças. Esperamos que mais análises surjam nesta direção.
IHU On-Line – Considerando a realidade do Sistema Único de Saúde apresentada na nota “Necessidades de infraestrutura do SUS em preparo à Covid-19: Leitos de UTI, respiradores e ocupação hospitalar”, que cenário vislumbra pós-pandemia?
Beatriz Rache – Esta pandemia é um grande teste à resiliência de sistemas de saúde no mundo inteiro. Pós-pandemia, será importante fazer um diagnóstico de como nos saímos, como deveríamos ajustar ou melhor distribuir nossa infraestrutura instalada pelo país, verificar se nossas instâncias de pactuação estão funcionando como esperado sob estresse, se há suficiente coordenação entre entes federativos, entre muitos outros fatores que ainda vão se fazer conhecidos. Por sorte, temos um sistema capilarizado, o SUS, e o aprendizado de todas estas lições servirá para fortalecê-lo.
IHU On-Line – Que lição o Brasil poderá tirar dessa crise, tanto do ponto de vista econômico, quanto da saúde, depois que ela passar?
Beatriz Rache – As lições ainda se farão conhecer, mas agilidade e coordenação de ações, tanto entre ministérios e entre entes federativos, e a necessidade de aprender e se antecipar conforme a experiência internacional estão entre as principais até agora.
IHU On-Line – Em 2015, Bill Gates disse numa palestra que era preciso investir num sistema para evitar e combater pandemias, porque o surgimento de novos vírus seria a causa de inúmeras mortes no mundo todo nos próximos anos. Considerando este alerta, como as áreas da economia e da saúde poderiam enfrentar essa questão?
Beatriz Rache – É de extrema importância termos sistemas de informações integrados, para acompanhar informações mais perto de tempo real. Uma das dificuldades, além da infraestrutura aquém de mínimos recomendados e população sanitária e economicamente vulnerável, é a de agir rapidamente, o que é prejudicado por termos dados dispersos, secretarias pouco informatizadas e capazes de processar informações. Temos visto esforços do Ministério da Saúde na direção da informatização e da harmonização de dados, sem dúvidas muito bem-vindos. Além disso, cada crise nos desperta para problemas e desafios novos. Esta está nos mostrando que bem-estar não é só economia ou só saúde, mas que necessita de esforços integrados: proteger vidas e pequenos negócios, equipar o sistema de saúde e garantir condições básicas de vida àqueles em situação de maior vulnerabilidade. É o que deveríamos almejar.